Ce trebuie să știi acum despre blefarită:
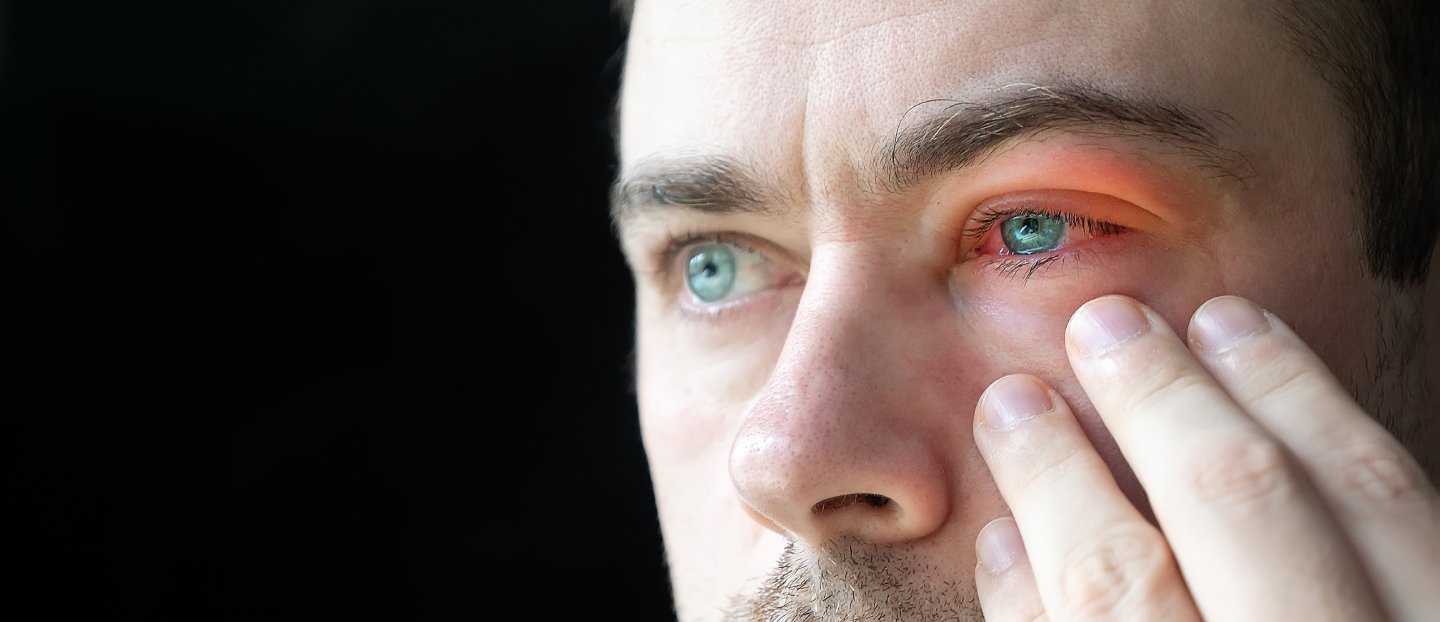
- Blefarita este o inflamație a marginilor pleoapelor, care provoacă iritație, roșeață și disconfort ocular.
- Cauzele principale includ infecții bacteriene, acarieni (Demodex), dermatită seboreică sau afecțiuni ale pielii, cum ar fi rozaceea.
- Dacă blefarita este cronică sau severă, analizele de sânge (VSH, CRP) sau testele specifice pot identifica inflamații sistemice sau boli autoimune asociate.
Citește mai departe pentru a înțelege în detaliu cauzele inflamației pleoapelor și ce investigații sunt necesare pentru un diagnostic corect.
Ce este blefarita? Definiție, tipuri și simptome
Blefarita este o afecțiune oftalmologică frecventă, caracterizată prin inflamația cronică a marginilor pleoapelor. Această inflamație a pleoapei poate provoca un disconfort semnificativ și, deși de obicei nu afectează vederea permanent, poate duce la complicații dacă este lăsată netratată. Este una dintre cele mai comune afecțiuni ale pleoapelor întâlnite în practica medicală.
Există două tipuri principale de blefarită:
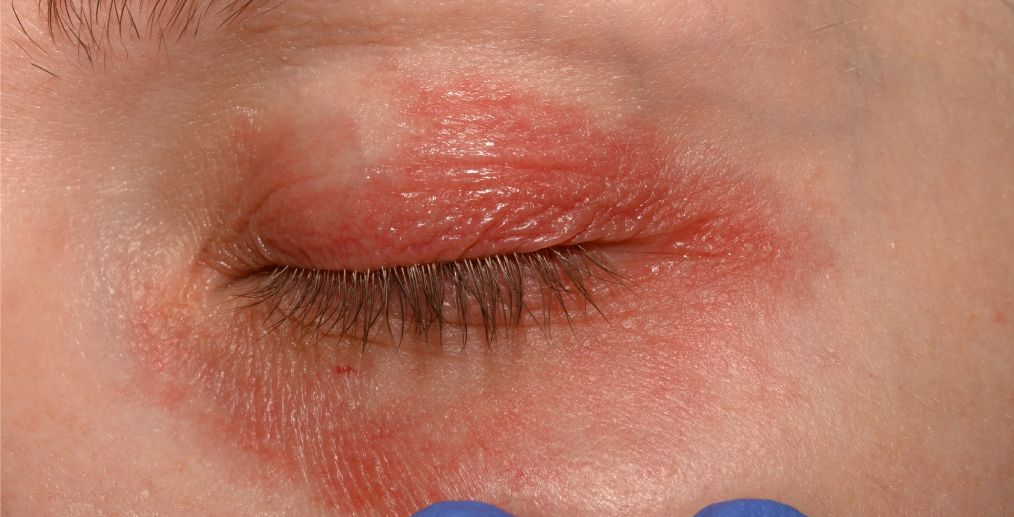
- Blefarita anterioară: Afectează partea exterioară a pleoapei, zona din care ies genele. Aceasta este adesea cauzată de bacterii (stafilococ) sau de mătreață (dermatită seboreică) care afectează scalpul și sprâncenele.
- Blefarita posterioară: Afectează partea interioară a pleoapei, care intră în contact cu ochiul. Aceasta este de obicei cauzată de o problemă la nivelul glandelor sebacee mici (glandele Meibomius) din interiorul pleoapelor, care se blochează sau funcționează defectuos. Afecțiuni ale pielii, cum ar fi rozaceea, sunt frecvent asociate cu acest tip.
Simptomele comune ale blefaritei (blefarită ochi) pot include:
- roșeață și umflarea pleoapelor (pleoapă roșie și umflată);
- mâncărime (prurit) la nivelul pleoapelor;
- senzație de arsură sau de corp străin în ochi;
- lăcrimare excesivă;
- formarea de cruste la baza genelor, mai ales dimineața;
- sensibilitate la lumină (fotofobie);
- gene care cresc anormal (trichiazis) sau cad.
Diferențe între blefarită, alergii oculare și conjunctivită
Acest tabel ajută la distingerea rapidă a blefaritei de alte afecțiuni care pot produce roșeață și disconfort ocular, evidențiind caracteristici care nu sunt menționate în articol.
| Afecțiune | Caracteristici distinctive |
| Blefarită | Iritația este predominant localizată la marginea pleoapelor; simptome recurente dimineața; pelicula lacrimală afectată prin disfuncția glandelor Meibomius. |
| Alergii oculare | Mâncărime intensă ca simptom principal, asociată cu lăcrimare limpede; simptome accentuate sezonier sau la contactul cu alergeni (polen, praf). |
| Conjunctivită (virală/bacteriană) | Roșeață difuză pe întreaga conjunctivă, secreții abundente (apoase sau purulente), debut acut și contagios în formele virale/bacteriene. |
Care sunt principalele cauze ale inflamației pleoapelor?

Cauzele blefaritei sunt variate și adesea multiple. Inflamația poate fi declanșată de o combinație de factori bacterieni, iritanți de mediu sau afecțiuni medicale preexistente.
Factorii care stau la baza apariției blefaritei (blefarită cauze) includ:
- Infecții bacteriene: Cel mai frecvent este implicat Stafilococul auriu (Staphylococcus aureus).
- Dermatita seboreică: O afecțiune a pielii care provoacă mătreață pe scalp și sprâncene, dar care poate afecta și pleoapele.
- Blocarea glandelor Meibomius: Glandele sebacee de la marginea pleoapelor se pot înfunda, ducând la blefarită posterioară.
- Rozaceea: O afecțiune cronică a pielii care provoacă roșeață facială și poate duce la inflamația pleoapelor (rozacee oculară).
- Acarieni (Demodex): Acarieni microscopici care trăiesc în mod natural pe pielea umană, la baza foliculilor de păr (inclusiv gene), pot provoca iritația pleoapei superioare atunci când se înmulțesc excesiv.
- Alergii: Reacții la soluții pentru lentile de contact, picături de ochi sau machiaj.
Dacă simptomele persistă sau suspectezi o infecție, medicul oftalmolog poate recomanda o analiză specifică. Poliana te poate ajuta cu un examen al secreției conjunctivale pentru a identifica exact agentul patogen implicat!
Când este necesară o investigație de laborator?
Majoritatea cazurilor de blefarită sunt diagnosticate clinic de medicul oftalmolog pe baza simptomelor și a examinării pleoapelor. Totuși, dacă blefarita este severă, recurentă sau nu răspunde la tratamentul inițial, sunt necesare investigații suplimentare.
Aceste investigații devin esențiale atunci când există suspiciunea că blefarita este o manifestare a unei probleme de sănătate mai ample (o boală sistemică). Blefaroconjunctivita cronică, de exemplu, poate fi dificil de gestionat fără a înțelege cauza de bază. Testele de laborator ajută la diferențierea unei simple infecții de o afecțiune autoimună sau o inflamație sistemică.
Diagnosticul corect este primul pas spre un tratament eficient. Programează o consultație la un specialist. Descoperă serviciile noastre de oftalmologie oferite în cadrul policlinicilor Poliana!
Ce analize de sânge pot ajuta la identificarea factorilor cronici?
Atunci când blefarita este persistentă, medicul poate solicita analize de sânge pentru a verifica existența unei inflamații la nivelul întregului organism sau a unor markeri specifici ai unor boli autoimune. Aceste teste nu diagnostichează direct blefarita, dar oferă indicii esențiale despre contextul medical general al pacientului.
VSH și CRP: indicatori de inflamație sistemică
Viteza de sedimentare a hematiilor (VSH) și Proteina C reactivă (CRP) sunt doi markeri sangvini nonspecifici, dar foarte utili. O valoare crescută a VSH-ului sau a CRP-ului indică prezența unei inflamații acute sau cronice undeva în corp. Dacă ai blefarită cronică și acești markeri sunt ridicați, medicul va căuta o cauză sistemică subiacentă, cum ar fi o boală reumatologică sau autoimună, care ar putea contribui la inflamația pleoapelor.
De ce este importantă testarea pentru rozacee?
Nu există un test de sânge specific pentru rozacee, diagnosticul fiind clinic. Totuși, testarea este importantă deoarece blefarita este o complicație frecventă a rozaceei (rozaceea oculară). Gestionarea blefaritei în acest context implică tratarea afecțiunii dermatologice de bază. Medicul dermatolog poate colabora cu oftalmologul pentru cel mai bun plan de tratament. În unele cazuri, dacă se suspectează o altă boală autoimună care poate mima rozaceea, se pot solicita analize de sânge (de exemplu, anticorpi antinucleari – ANA) pentru a exclude alte patologii.
Blefarita este adesea confundată cu alte afecțiuni ale ochilor, cum ar fi conjunctivita. Este important să înțelegi diferențele. Citește mai multe despre conjunctivită: simptome, cauze și factori de risc!
Poliana: suport de laborator pentru un diagnostic complex și de durată
Gestionarea blefaritei cronice necesită adesea o abordare multidisciplinară. Poliana, rețeaua de laboratoare și policlinici dedicată sănătății tale îți stă la dispoziție cu analize de laborator de precizie. Atunci când medicul tău suspectează că inflamația pleoapelor este legată de o problemă sistemică, analizele de sânge devin o unealtă vitală.
Cu o rețea extinsă de laboratoare, puncte de recoltare și policlinici la nivel național, Poliana aduce serviciile medicale de calitate mai aproape de oameni. Portofoliul său acoperă o gamă completă de analize de laborator. Echipa Poliana se ghidează după valori precum integritatea și competența, iar procedurile utilizate respectă standardele de calitate atestate prin certificări specifice domeniului medical.
Fie că este vorba de markeri inflamatori (VSH, CRP) sau de teste mai specializate pentru boli autoimune, personalul nostru calificat asigură acuratețea rezultatelor de care medicul tău are nevoie pentru un diagnostic complet.
Blefarita la copii
Blefarita la copii este mai puțin frecventă decât la adulți, dar poate apărea. Simptomele blefaritei sunt similare: pleoape roșii, iritate și formarea de cruste la baza genelor. Cauzele pot fi legate de dermatita seboreică (crustele de lapte la sugari) sau infecții bacteriene.
Este esențial ca părinții să mențină o igienă riguroasă a pleoapelor copilului, folosind comprese sterile și soluții blânde recomandate de medic. Vizita la medicul oftalmolog pediatru este obligatorie pentru a exclude alte afecțiuni și a primi tratamentul corect.
Diferențe între blefarita la adulți și la copii
Deși blefarita apare mai frecvent la adulți, manifestările la copii au particularități importante. Acest tabel oferă o comparație utilă și suplimentară.
| Caracteristică | Diferențe între adulți și copii |
| Cauze predominante | Adulți: rozacee, disfuncție de glandă Meibomius.
Copii: dermatită seboreică infantilă, infecții bacteriene simple. |
| Evoluție | Adulți: formă cronică, recidivantă.
Copii: episoade mai scurte, răspund mai rapid la tratament. |
| Simptome asociate | Adulți: senzație de ochi uscat, fotofobie ușoară.
Copii: frecarea repetată a ochilor, iritabilitate, secreții lipicioase dimineața. |
| Risc de complicații | Adulți: risc crescut de blefaroconjunctivită sau chalazion.
Copii: risc mai mare de orjelet datorită frecării ochilor. |
| Igiena pleoapelor | Adulți: pot urma rutine complexe de îngrijire.
Copii: necesită asistență, folosire de produse blânde și tehnici adaptate vârstei. |
Cum se gestionează blefarita?
Deși blefarita este adesea o afecțiune cronică, simptomele pot fi controlate eficient printr-o rutină de îngrijire zilnică și tratament medical. Managementul variază în funcție de cauza specifică, iar succesul pe termen lung depinde de consecvența pacientului.
Nu ignora simptomele oculare. Afecțiunile netratate pot duce la complicații serioase, cum ar fi glaucomul. Află mai multe despre glaucom: cauze, simptome, tratament!
Care este rutina corectă de igienă a pleoapelor?
Acesta este fundamentul oricărui plan de tratament pentru blefarită și trebuie efectuat zilnic, adesea de două ori pe zi în fazele active. Scopul este de a înmuia crustele, de a debloca glandele sebacee (Meibomius) și de a reduce încărcătura bacteriană de la baza genelor.
Rutina implică doi pași esențiali:
- Aplicarea compreselor calde: Folosește o compresă curată, înmuiată în apă caldă (la o temperatură confortabilă, nu fierbinte) și stoarsă. Aplic-o pe pleoapele închise timp de 5 până la 10 minute. Căldura ajută la fluidizarea sebumului întărit din interiorul glandelor, permițându-i să fie eliminat mai ușor.
- Curățarea delicată (masajul): Imediat după compresa caldă, curăță marginea pleoapelor. Poți folosi șervețele speciale pre-îmbibate, soluții de curățare oftalmice sau, la recomandarea medicului, o soluție foarte diluată de șampon pentru bebeluși aplicată cu un bețișor de ureche. Mișcarea trebuie să fie delicată, orizontală, la baza genelor, pentru a îndepărta crustele și sebumul topit.
Ce tratamente medicamentoase pot fi prescrise de medic?
Dacă igiena locală nu este suficientă, medicul oftalmolog poate adăuga tratamente țintite, în funcție de cauza specifică. Acestea nu se administrează niciodată fără recomandare medicală, deoarece utilizarea incorectă poate agrava situația sau poate avea efecte secundare.
Principalele opțiuni includ:
- Antibiotice locale: Sub formă de unguent (care conțin substanțe active precum eritromicina sau bacitracina) sau picături, acestea sunt folosite pentru a controla infecțiile bacteriene sau suprapopularea bacteriană. Unguentele se aplică de obicei seara, la culcare, deoarece pot încețoșa temporar vederea.
- Antiinflamatoare: Picăturile sau unguentele cu corticosteroizi sunt foarte eficiente pentru a reduce rapid inflamația, roșeața și mâncărimea în cazurile severe. Acestea se folosesc exclusiv pe perioade scurte și sub strictă supraveghere medicală, din cauza riscului de efecte secundare (cum ar fi creșterea tensiunii intraoculare).
- Lubrifiante oculare (lacrimi artificiale): Deoarece blefarita, în special cea posterioară, perturbă calitatea filmului lacrimal, sindromul de ochi uscat este o consecință frecventă. Lacrimile artificiale, de preferat fără conservanți, ajută la ameliorarea simptomelor de arsură, iritație și senzație de „nisip în ochi” pe parcursul zilei.
Cum influențează alte afecțiuni tratamentul blefaritei?
Adesea, blefarita este doar „vârful icebergului”, fiind un simptom al unei afecțiuni dermatologice sau sistemice de fond. Eșecul tratamentului este cauzat frecvent de ignorarea acestei cauze de bază.
- Rozaceea (în special rozaceea oculară): Această afecțiune a pielii provoacă inflamație cronică și afectează glandele sebacee, inclusiv pe cele din pleoape. Controlul blefaritei în acest caz depinde de managementul rozaceei, care poate include tratamente dermatologice specifice sau chiar antibiotice orale pe termen lung (în doze antiinflamatorii).
- Dermatita seboreică: Mătreața scalpului și a sprâncenelor este frecvent asociată cu blefarita anterioară. Controlul acesteia cu șampoane și loțiuni specifice pentru scalp, recomandate de dermatolog, poate duce la o ameliorare semnificativă a simptomelor oculare.
- Infestarea cu Demodex: Prezența excesivă a acarienilor Demodex la baza genelor este o cauză comună, dar adesea subdiagnosticată. Aceasta necesită un tratament specific, de obicei cu produse pe bază de ulei de arbore de ceai (în concentrații sigure pentru uz oftalmic) sau alte soluții antiparazitare recomandate de medic.
Pentru un management corect al simptomelor, ai nevoie de un diagnostic precis. Rețeaua de laboratoare și policlinici aproape de tine, cu servicii medicale complete, Poliana, te sprijină în acest demers.
Ritualuri zilnice recomandate în blefarita cronică (în funcție de momentul zilei)
Persoanele cu blefarită cronică beneficiază de o rutină consecventă. Tabelul oferă sugestii practice pentru fiecare moment al zilei.
|
Momentul zilei |
Activități recomandate |
| Dimineața | Evitarea machiajului în primele ore; utilizarea unui umidificator dacă aerul este uscat; masaj ușor al pleoapelor pentru activarea circulației. |
| După-amiaza | Pauze vizuale regulate (regula 20-20-20) pentru reducerea uscăciunii; evitarea expunerii la aer condiționat puternic; consum adecvat de apă pentru hidratare. |
| Seara | Curățarea riguroasă a feței și pleoapelor; evitarea ecranelor cu 1 oră înainte de somn pentru a reduce uscăciunea oculară; schimbarea regulată a feței de pernă pentru reducerea contaminanților. |
Ce să faci după ce ai citit acest articol?
Dacă te confrunți cu simptome de pleoapă umflată sau iritație pe pleoapa ochiului, iată pașii următori:
- Monitorizează simptomele: Notează când apar simptomele, cât de des și ce pare să le agraveze (machiaj, oboseală, praf).
- Implementează igiena de bază: Încearcă să aplici comprese calde și să cureți delicat pleoapele cu apă călduță timp de 2-3 zile. Nu folosi machiaj în această perioadă.
- Programează un consult medical: Dacă simptomele nu se ameliorează rapid sau se înrăutățesc, programează o vizită la medicul de familie sau direct la un specialist oftalmolog.
- Nu folosi tratamente fără prescripție: Evită să folosești unguente cu antibiotic sau picături cu corticosteroizi rămase prin casă. Doar medicul poate stabili tratamentul corect.
- Pregătește-te pentru analize: Dacă medicul suspectează o cauză sistemică sau infecțioasă, fii pregătit să efectuezi analize de sânge (VSH, CRP) sau un examen al secreției conjunctivale.
⚠️ Disclaimer: Acest articol este cu titlu informativ și nu constituie o recomandare medicală. Informațiile din acest material nu înlocuiesc consultul medical sau recomandările specialistului.
Surse:
- National Eye Institute (NIH), Blepharitis, 2023. https://www.nei.nih.gov/learn-about-eye-health/eye-conditions-and-diseases/blepharitis
- American Academy of Ophthalmology (AAO), What Is Blepharitis?, 2023. https://www.aao.org/eye-health/diseases/what-is-blepharitis
- Mayo Clinic, Blepharitis – Symptoms and causes, 2024. https://www.mayoclinic.org/diseases-conditions/blepharitis/symptoms-causes/syc-20370141
- National Health Service (UK) – Blepharitis. https://www.nhs.uk/conditions/blepharitis/
- Manchester Royal Eye Hospital – „Blefarita/Blepharokeratoconjunctivitis – Information for young people”, 2019. https://mft.nhs.uk/app/uploads/sites/2/2019/12/REH-273.pdf