Hemoliza este un proces prin care globulele roșii (eritrocitele) sunt distruse prematur, eliberând hemoglobina în sânge. Acest fenomen poate apărea în mod natural, dar devine problematic atunci când rata de distrugere a eritrocitelor depășește capacitatea organismului de a le înlocui. Înțelegerea cauzelor, simptomelor și opțiunilor de tratament este esențială pentru gestionarea eficientă a acestei probleme de sănătate.
Ce este hemoliza
Hemoliza reprezintă procesul de distrugere a globulelor roșii (eritrocitelor), care duce la eliberarea hemoglobinei (proteina care transportă oxigenul) în plasma sanguină. Acest fenomen poate apărea în mod natural (fiziologic), atunci când celulele îmbătrânite sunt îndepărtate de organism, sau patologic, atunci când distrugerea eritrocitelor este excesivă sau prematură.
Tipuri de hemoliză
Hemoliza poate fi clasificată după mai multe criterii, în funcție de locul unde are loc, de cauze sau de mecanismul de distrugere a globulelor roșii. Mai jos sunt principalele tipuri de hemoliză:
În funcție de localizare
- Hemoliză intravasculară – Are loc în interiorul vaselor de sânge. Hemoglobina eliberată din eritrocite ajunge direct în plasmă și poate fi eliminată prin urină;
- Hemoliză extravasculară – Se produce în afara vaselor de sânge, în special în splină, ficat sau măduvă osoasă, unde macrofagele distrug eritrocitele.
În funcție de cauză
Hemoliză ereditară (congenitală) – Determinată de anomalii genetice care afectează membrana eritrocitară, enzimele sau hemoglobina. Aici intră:
- Sferocitoza ereditară;
- Deficitul de G6PD (glucozo-6-fosfat dehidrogenază);
- Talasemia;
- Anemie falciformă.
Hemoliza dobândită – apare în cursul vieții, pe fondul unor boli autoimune sau al factorilor externi. Include:
- Anemie hemolitică autoimună;
- Unele infecții (de exemplu, malaria);
- Ca reacție la transfuzii;
- Ca efect a unor toxine sau medicamente.
👉 Te-ai întrebat vreodată dacă oboseala constantă, paloarea sau amețelile ar putea avea legătură cu o posibilă anemie? Nu lăsa simptomele neclare să-ți afecteze viața de zi cu zi. Optează pentru un set de analize pentru anemie, care îți poate oferi răspunsuri clare și rapide despre starea ta de sănătate.
Cauzele hemolizei
Cauzele hemolizei sunt variate și pot fi împărțite în două mari categorii: ereditare (congenitale) și dobândite. În toate cazurile, hemoliza implică distrugerea prematură a globulelor roșii, ceea ce poate duce la anemie și alte complicații sistemice, în funcție de gravitatea și persistența procesului.
Cauze ereditare
Printre cauzele ereditare, se numără anomaliile structurale ale membranei eritrocitare, cum este sferocitoza ereditară sau eliptocitoza ereditară, care fac ca celulele roșii să fie mai fragile și ușor distruse.
Alte cauze genetice includ tulburările de sinteză a hemoglobinei, cum ar fi anemia falciformă și talasemia, afecțiuni în care hemoglobina are o structură anormală.
De asemenea, deficitele enzimatice, precum deficitul de G6PD (glucozo-6-fosfat dehidrogenază) sau de piruvat kinază, afectează metabolismul celular și reduc capacitatea globulelor roșii de a face față stresului oxidativ, favorizând astfel hemoliza.
Cauze dobândite
Cauzele dobândite sunt mai frecvente și includ o gamă largă de factori. În primul rând, tulburările autoimune, cum ar fi anemia hemolitică autoimună, determină organismul să își atace propriile globule roșii.
Un alt exemplu este boala hemolitică a nou-născutului, unde anticorpii mamei distrug eritrocitele fătului. Hemoliza poate apărea și în urma infecțiilor, în special în cazul malariei, unde parazitul Plasmodium invadează și distruge eritrocitele, dar și în cazul unor infecții bacteriene sau virale care eliberează toxine hemolitice.
Reacțiile adverse la transfuzia de sânge, mai ales când există incompatibilitate între grupele sanguine, pot provoca o hemoliză acută, cu potențial letal.
De asemenea, hemoliza poate fi cauzată de factori mecanici, precum valvele cardiace artificiale sau microangiopatiile trombotice (de exemplu, purpura trombotică trombocitopenică sau sindromul hemolitic uremic), unde fragmentarea fizică a globulelor roșii duce la distrugerea lor. Efortul fizic intens prelungit poate, în cazuri rare, determina o hemoliză de efort.
Anumite substanțe toxice pot provoca hemoliză prin afectarea membranei celulare sau prin inducerea unui stres oxidativ. Exemple includ alcoolul, plumbul și veninul unor insecte sau șerpi. Hemoliza poate apărea și în contextul unor arsuri extinse sau traumatisme severe, care afectează direct structura și funcția globulelor roșii.
Ce afecțiuni cauzează hemoliza. Posibile complicații
Hemoliza, mai ales când este persistentă sau severă, poate duce la multiple complicații care afectează funcționarea normală a organismului. Acestea apar ca urmare a degradării accelerate a globulelor roșii și a eliberării substanțelor conținute de acestea în circulația sangvină.
Anemie hemolitică
Este una dintre cele mai frecvente consecințe ale hemolizei, cauzată de reducerea duratei de viață a eritrocitelor și de incapacitatea organismului de a le înlocui suficient de rapid.
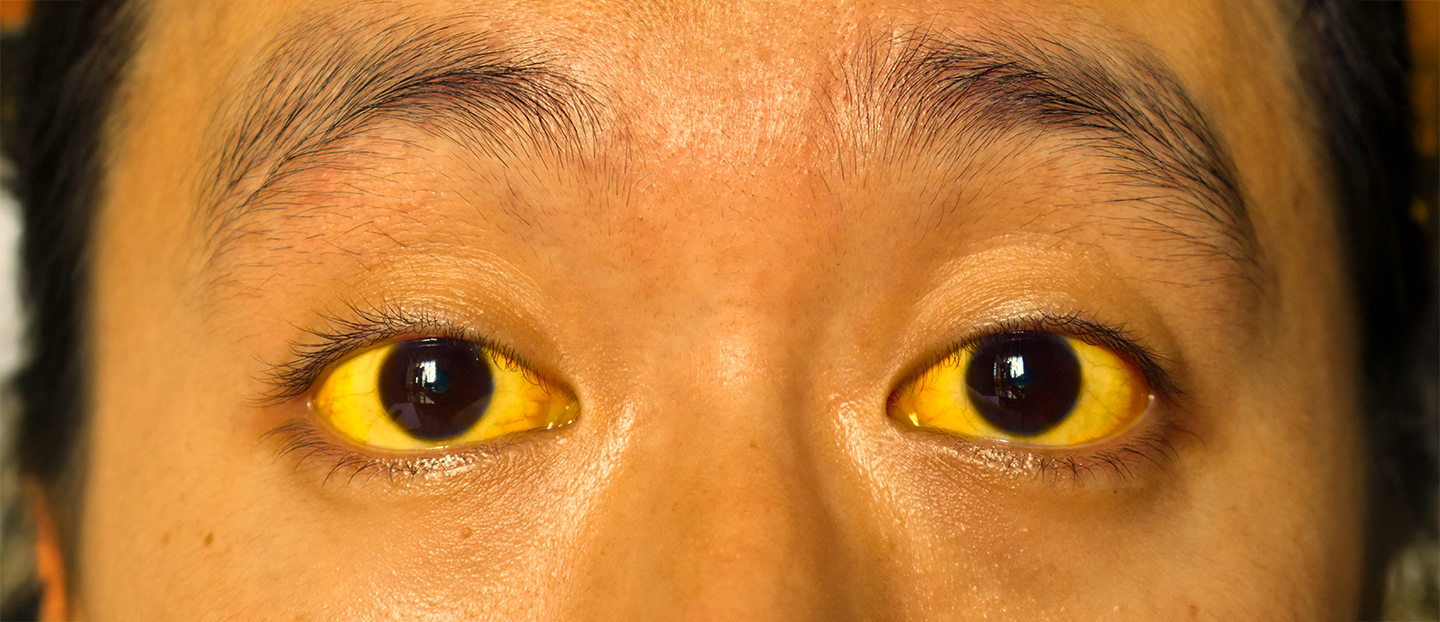
Icter hemolitic
Rezultă din acumularea bilirubinei indirecte în urma degradării hemoglobinei, proces care poate influența vizibil culoarea pielii și a mucoaselor.
Litiază biliară pigmentară
Excesul de bilirubină poate favoriza formarea de calculi (pietre) în vezica biliară, crescând riscul unor complicații digestive sau intervenții chirurgicale.
Insuficiență renală acută
Hemoliza intravasculară masivă poate elibera hemoglobină liberă în circulație, ceea ce suprasolicită funcția renală și poate afecta filtrarea și excreția normală.
Probleme cardiovasculare
În contextul hemolizei cronice sau necontrolate, pot apărea modificări ale funcției inimii, mai ales în prezența altor afecțiuni asociate.
Complicații obstetricale și neonatale
În cazul femeilor gravide, hemoliza imună (cum ar fi izoimunizarea Rh) poate avea efecte semnificative asupra sarcinii și fătului, inclusiv necesitatea unor intervenții medicale specializate.
Risc crescut de infecții
Hemoliza cronică poate afecta funcționarea normală a sistemului imun, favorizând apariția infecțiilor recurente sau severe, mai ales în anumite boli hematologice.
Hemosideroză
Distrugerea repetată a globulelor roșii duce la acumularea de fier în exces în organism, cu potențial de afectare a organelor interne precum ficatul, inima sau pancreasul.
👉 Ai fost diagnosticat cu hemoliză? Hemosideroza poate fi o complicație serioasă. Programeaza-te la un medic hematolog care te poate ghida spre un diagnostic corect și un tratament eficient.
Simptomele asociate hemolizei
Hemoliza este un simptom în sine și poate determina, la rândul ei, o serie de alte manifestări clinice, care sunt consecințe ale distrugerii accelerate a globulelor roșii și ale impactului pe care acest proces îl are asupra organismului. Printre cele mai frecvente simptome asociate hemolizei se numără:
- Oboseală și slăbiciune din cauza scăderii capacității sângelui de a transporta oxigen;
- Icter (colorarea galbenă a pielii și mucoaselor), cauzat de acumularea bilirubinei rezultate în urma distrugerii celulelor roșii;
- Urină închisă la culoare, datorită prezenței hemoglobinei sau a produselor de degradare a acesteia;
- Palpitații și accelerarea ritmului cardiac, ca urmare a efortului inimii de a compensa anemia;
- Durere abdominală sau disconfort, uneori asociată cu formarea calculilor biliari;
- Sensibilitate crescută la infecții în cazurile cronice de hemoliză.
Diagnosticarea hemolizei
Diagnosticul hemolizei se bazează pe o combinație între evaluarea clinică și investigațiile de laborator, care confirmă prezența distrugerii accelerate a globulelor roșii și identifică precis cauza subiacentă.
Analize de sânge
- Hemoleucograma completă – indică scăderea numărului de eritrocite și a nivelului de hemoglobină;
- Numărul de reticulocite – de obicei crescut, semnalând producția accelerată de eritrocite;
- Frotiu de sânge periferic – poate evidenția modificări ale formei eritrocitelor;
- Bilirubina indirectă – crește din cauza distrugerii accelerate a eritrocitelor;
- Haptoglobina serică – de obicei scăzută în hemoliza intravasculară;
- Lactat dehidrogenaza (LDH) – crește în hemoliză.
Teste specifice
- Testul Coombs direct – detectează anticorpii atașați de suprafața eritrocitelor;
- Electroforeza hemoglobinei – identifică hemoglobinopatiile;
- Testarea activității enzimatice eritrocitare (de exemplu, G6PD);
- Teste pentru diagnosticarea sferocitozei.
Este importantă respectarea recomandărilor medicului și efectuarea tuturor analizelor solicitate. De asemenea, trebuie urmate cu atenție instrucțiunile de pregătire pentru analize (de exemplu, efectuarea analizelor à jeun). Rezultatele acestor investigații contribuie la stabilirea unui plan de tratament adecvat.
👉 Vrei să mergi mai departe cu investigațiile și să identifici cauza exactă a hemolizei? Electroforeza hemoglobinei este un test esențial care poate evidenția prezența unor hemoglobine anormale, asociate frecvent cu afecțiuni genetice precum talasemia sau anemia falciformă.
Tratamentul hemolizei

Tratamentul hemolizei se bazează pe două direcții principale: identificarea și eliminarea cauzei de bază, precum și aplicarea terapiilor de susținere care să prevină complicațiile și să susțină refacerea organismului.
Tratamentul cauzei de bază
Este esențială stabilirea corectă a factorului declanșator pentru a putea adapta tratamentul corespunzător.
Identificarea și eliminarea factorului declanșator
Oprirea sau înlocuirea medicamentelor sau substanțelor care pot induce hemoliza este primul pas în gestionarea afecțiunii.
Tratamentul infecțiilor și bolilor autoimune
În cazul hemolizei secundare unor infecții (bacteriene, virale, parazitare), se administrează tratamentul specific acestor boli. Pentru formele autoimune, terapia imunomodulatoare este obligatorie.
Corectarea deficitelor enzimatice
În hemolizele ereditare cauzate de deficite enzimatice (de exemplu, deficitul de G6PD), se evită factorii declanșatori și se pot administra terapii specifice pentru susținerea funcției celulare.
Gestionarea altor cauze specifice
Hemolizele mecanice, genetice sau metabolice necesită abordări terapeutice dedicate, conform diagnosticului și evoluției bolii.
Terapii de susținere
Acestea au rolul de a limita impactul hemolizei și de a ajuta organismul la refacerea capacității de producție a globulelor roșii:
Transfuzii sanguine
Indicate în cazurile severe, în special când anemia este profundă și există risc de afectare a organelor vitale. Transfuzia trebuie monitorizată atent pentru a preveni reacții adverse.
Administrarea de acid folic
Este important pentru susținerea producției de eritrocite și pentru regenerarea măduvei osoase.
Suplimentarea cu fier
Recomandat în formele cronice de hemoliză pentru a compensa pierderile și pentru a preveni anemia feriprivă.
Terapii imunosupresoare
Pentru hemoliza autoimună, care reprezintă o categorie frecventă și complexă, tratamentul specific vizează suprimarea reacției imune care distruge globulele roșii.
Corticosteroizi
Reprezintă prima linie de tratament, cu rol de reducere a activității sistemului imunitar și de limitare a distrugerii celulelor sanguine.
Imunosupresoare
Medicamente precum imunosupresoarele sunt utilizate în cazurile refractare la corticosteroizi sau când aceștia nu sunt suficient eficienți.
Respectarea strictă a planului de tratament este esențială pentru succesul terapiei. Modificarea sau întreruperea medicației trebuie făcută doar sub supravegherea medicului specialist. Orice modificare a stării clinice sau apariția unor efecte adverse trebuie raportată imediat pentru reevaluarea terapiei.
Prevenirea hemolizei
Prevenirea hemolizei implică o combinație între monitorizarea atentă a stării de sănătate, adoptarea unui stil de viață sănătos și luarea măsurilor specifice pentru evitarea factorilor declanșatori.
Monitorizare regulată
Participarea la controalele medicale și efectuarea analizelor recomandate sunt esențiale pentru detectarea timpurie a oricăror modificări:
- Analize de sânge periodice pentru evaluarea severității anemiei și a parametrilor hematologici;
- Verificarea nivelului de bilirubină și a funcției hepatice pentru a monitoriza eventualele dezechilibre metabolice;
- Evaluări ale funcției cardiace și renale, pentru a preveni și identifica posibile complicații.
Stil de viață sănătos
Adoptarea unor obiceiuri benefice contribuie la menținerea sănătății generale și la reducerea riscului de hemoliză:
- O dietă echilibrată, bogată în fier, acid folic și alți nutrienți esențiali pentru sănătatea sângelui;
- Exerciții fizice moderate, adaptate recomandărilor medicale, care să susțină circulația și funcția organelor;
- Evitarea fumatului și a consumului excesiv de alcool, care pot afecta negativ celulele sanguine și sistemul imunitar;
- Odihnă adecvată și tehnici eficiente de gestionare a stresului pentru menținerea echilibrului organismului.
Prevenirea infecțiilor
Persoanele cu risc crescut, în special cele care au suferit splenectomie sau au sistem imunitar slăbit, trebuie să urmeze măsuri specifice:
- Vaccinarea conform recomandărilor medicului pentru prevenirea infecțiilor care pot declanșa hemoliza;
- Evitarea contactului cu persoane bolnave, mai ales în perioadele de epidemii;
- Menținerea unei igiene personale riguroase, inclusiv spălarea frecventă a mâinilor.
Recunoașterea semnelor de alarmă
Este importantă identificarea rapidă a semnelor care pot indica o criză hemolitică sau agravarea anemiei:
- Oboseală extremă sau slăbiciune instalată brusc;
- Paloare accentuată sau îngălbenirea pielii și mucoaselor;
- Urină de culoare foarte închisă;
- Dificultăți de respirație sau dureri în piept.
În cazul apariției acestor manifestări, consultarea imediată a medicului sau prezentarea la camera de gardă este esențială pentru intervenția promptă și prevenirea complicațiilor.
Informațiile prezentate au scop informativ și nu înlocuiesc consultul medical de specialitate. Programează o vizită la un medic specialist pentru diagnostic și tratament.
Bibliografie:
Hemolysis, https://medlineplus.gov/ency/article/002372.htm
Siddon, A. J., & Tormey, C. A. (2019). The chemical and laboratory investigation of hemolysis. Advances in clinical chemistry, 89, 215–258. https://pubmed.ncbi.nlm.nih.gov/30797470/
Phillips, J., & Henderson, A. C. (2018). Hemolytic Anemia: Evaluation and Differential Diagnosis. American family physician, 98(6), 354–361. https://pubmed.ncbi.nlm.nih.gov/30215915/
Baldwin C, Pandey J, Olarewaju O. Hemolytic Anemia. [Updated 2023 Jul 24]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK558904/
Hemolytic Anemia, https://www.nhlbi.nih.gov/health/anemia/hemolytic-anemia
Drug-induced immune hemolytic anemia, https://medlineplus.gov/ency/article/000578.htm